El aparato urinario y genital, embriológicamente mantienen una relación, en especial durante las primeras fases del desarrollo y anatómica sobre todo en el hombre adulto.
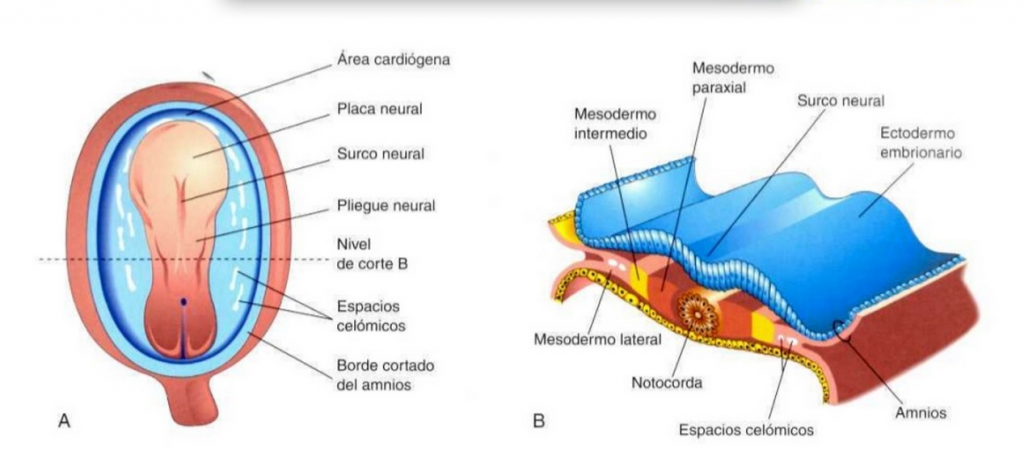
El aparato urogenital procede del mesénquima intermedio de la pared dorsal del embrión.
La parte de la cresta urogenital que da lugar al aparato urinario es el cordón nefrógeno y la parte que da lugar al aparato genital es la cresta gonadal.
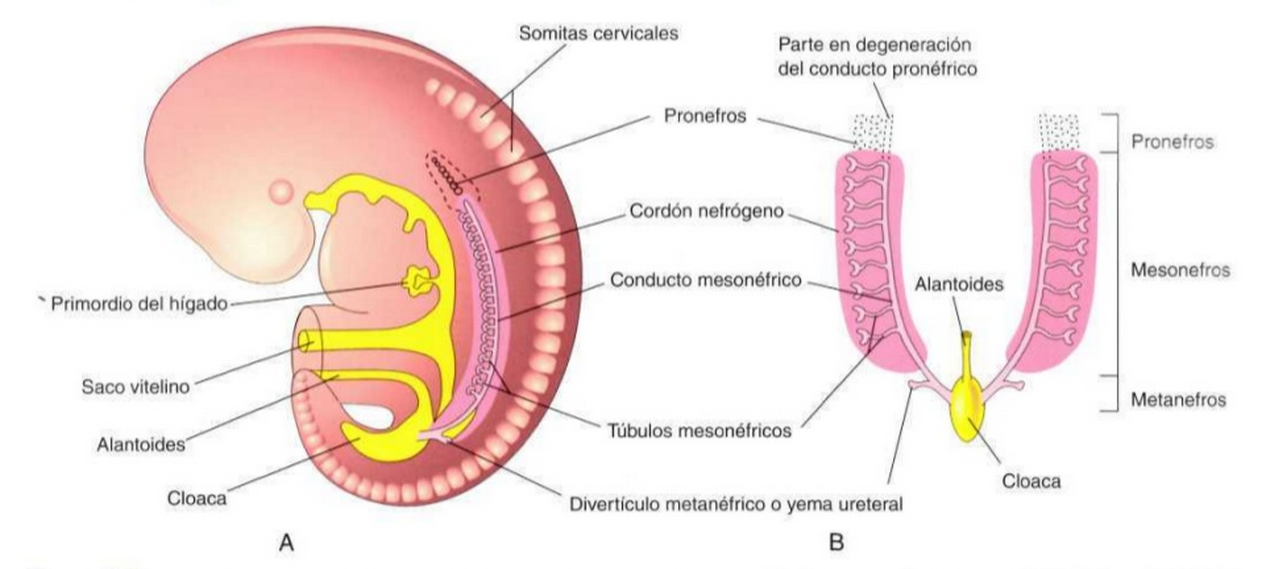
Pronefros: Se extienden desde la 4ª, a la 14ª. Somita y consiste de 6 a 10 pares de túbulos, los conductos se dirigen en dirección caudal y se abren en la cloaca.
Desaparece por completo en la 4ta semana de la vida embrionaria.
Mesonefros: (órgano excretor principal de la 4 a 8 semanas). Regresión del pronefros aparecen los primeros túbulos excretores mesonefros –> estos se alargan forman red capilar (glomérulo) –> alrededor del glomérulos los túbulos forman la capsula de Bowman –> Corpúsculo renal. Lateralmente, el túbulo se introduce en el colector longitudinal (conducto mesonefrico o de Wolf). A mitad del segundo mes el mesonefros forma un órgano ovoide grande a cada lado de la línea medial, puesto que la gónada se desarrolla medial –> la cresta formada por ambos se llama cresta urogenital. Al final del 2do mes los glomérulos muestran cambios degenerativos. Sexo masculino –> algunos túbulos caudales y conducto mesonefrico persisten (participan formación sistema genital).
Metanefros: sus unidades excretoras se desarrollan a partir del mesodermo metanefrico, aparece en la 5ta semana.
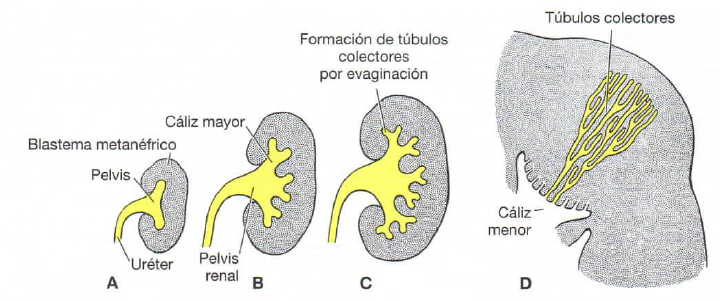
Sistema colector –> se desarrollan a partir de la yema ureteral –> la yema se dilata formando pelvis renal primitiva se divide en partes (cálices menores y mayores.) –> al penetrar tejido metanefrico, cada cáliz forma 2 yemas nuevas y estas siguen subdividiéndose (hasta que se han formado 12 o más generaciones de túbulos)à los túbulos del segundo orden se agrandan y absorben los de la 3ra y 4ta generación (cálices menores). Los túbulos colectores de la quinta y sucesivas generaciones se alargan y convergen en el cáliz menor y forman la pirámide renal.
“la yema ureteral origina el uréter, la pelvis renal, los cálices mayores y menores y aproximadamente de 1 a millones de túbulos colectores”.
Sistema excretor Cada túbulo colector recién formado está cubierto en su extremo distal por un casquete de tejido metanéfrico –> las células del casquete –> forman vesículas (vesículas renales) –> que a su vez origina túbulos en forma de S. Los capilares crecen dentro del espacio delimitado en un extremo de la S y se diferencian en glomerulos. –> los túbulos con sus glomérulos –> Forman las nefronas –> EL extremo proximal de cada nefrona forma la capsula de Bowman –> El extremo distal forma una conexión abierta con uno de los túbulos colectores.
El alargamiento continuo del túbulo excretor termina en la formación del túbulo contorneado proximal, el asa de Henle y el túbulo contorneado distal.
El riñón se desarrolla a partir de dos fuentes:
1). Mesodermo metanefrico que proporciona unidades excretoras.
2). La yema Ureteral que origina el sistema colector.
Riñones metanefricos –> están próximos entre sí en la pelvis. –> Al crecer el abdomen y pelvis se desplazan hacia el abdomen y se separan (Posición del adulto se fija cuando entra en contacto con las glándulas suprarrenales en la 9na sdg). El hilio renalmira en dirección ventral al ascender, el hilio mira dirección antero medial.
Irrigación Durante los cambios de posición –> vasos próximos –> Al principio ramas de las arterias iliacas comunes –> extremo distal de la aorta. (Las ramas caudales involucionan, desaparecen). Reciben sus ramas arteriales más craneales de la aorta à se convierten en arterias renales permanentes.
Vejiga y uretra
De la 4ta a la 7ma semanas de desarrollo.
El tabique urorectal, divide a la cloaca.
– Seno urogenital anteriormente
– Conducto anal posterior.
En el seno urogenital se pueden distinguir tres porciones: la parte superior y más voluminosa es la vejiga urinaria. (Al comienzo, la vejiga se continúa con la alantoides, cuando la cavidad de ésta se oblitera, el vértice de la vejiga queda unido con el ombligo por un grueso cordón fibroso el uraco, en el adulto ligamento umbilical medio).
Le sigue un conducto bastante estrecho, la parte pélvica del seno urogenital, que en el varón da origen a las porciones prostática y membranosa de la uretra. Por último, se halla la parte fálica del seno urogenital. Esta es aplanada de un lado a otro, y como el tubérculo genital crece, experimenta un desplazamiento ventral.
El desarrollo de la parte fálica del seno urogenital difiere considerablemente en uno y otro sexo.
Los uréteres tienen origen mesodérmico à la mucosa de la vejiga –> porción formada por incorporación de los conductos (el trígono vesical) es de origen mesodérmico. Con el tiempo es remplazado por epitelio endodérmico.
El epitelio de la uretra masculina y femenina es de origen endodérmico, (el tejido conectivo y muscular que la rodea deriva de la hoja esplacnica del mesodermo).
Al final del 3er mes, el epitelio de la uretra prostática comienza a proliferar y surgen varias evaginaciones que se introducen en el mesénquima circundante. (En el varón –> originan la glándula prostática, en la mujer –> la porción craneal de la uretra da origen a las glándulas uretrales y parauretrales).
- La próstata está formada por yemas procedentes de la uretra y las vesículas seminales están formada por gemación el conducto deferente.
Desarrollo del aparato genital
Etapa indiferenciada –> mesonefro.
-3ra-4ta sdg. –> Células germinativas primitivas (espermatogonias XY, ovogonias XX) –> migran hacia la parte craneal.
– 5ta sdg engrosamiento medial del mesonefrosà forma reborde gonadal –> cordones sexuales primarios –> tienen — corteza (externa) –> Ovario. Medula (interna) –> testículo.
Las gónadas –> caracteres morfológicos a partir de la 7ma. Semana del desarrollo.
Mesonefros –> desarrolla 2 cordones –> MUELLER Y WOLF
La proteína SRY “factor determinante testicular” –> si se tiene se produce testosterona (8va sdg).
WOLF –> la testosterona los hace evolucionar –> se forma el cordón reproductivo de cada lado. –> 6-7 sdg H. antimulleriana (células de sertoli) atrofia los conductos de mueller –> diferenciación conductos de Wolf –> (epidídimo, conductos deferentes, vesículas seminales, conductos eyaculadores.)
MUELLER –> la testosterona los hace desaparecer –> sin H. antimulleriana y testosterona –> desarrollan los conductos de mueller –> tracto genital interno (trompas, otero, tercio sup. Vagina, labios mayores, labios menores).
Testículo: “factor determinante testicular” –> cordones sexuales siguen proliferando y se introducen –> medula gonadal (condensación y extensión de los cordones sexuales primitivos) –> para formar los cordones testiculares –> cordones seminíferos, túbulos seminíferos, red de testis. En el mesénquima tiene las células intersticiales de Leydig y se encuentran entre los cordones testiculares. –> 8va sdg –> testosterona. Una capa compacta de tejido fibroso, la túnica albugínea, separa a los cordones del testículo de la superficie epitelial.
Degenera el mesonefros àpersisten los túbulos se vuelven conductillos eferentes –> comunican a conducto mesonefrico (una invaginación lateral origina las vesículas seminales, la zona e/ las vesículas y la uretra se vuelve conducto eyaculador) –> se vuelve conducto epidídimo –> a zona distal conducto deferente.
Cordones testiculares son sólidos –> pubertad –> adquieren luz –> túbulos seminíferos.
Los conductillos eferentes son las Porciones remanentes de los túbulos excretores del sistema mesonèfrico y actúan como vínculo entre la rete testis y el conducto mesonèfrico o de Wolff, que recibe el nombre de conducto deferente. Próstata: en uretra porción prostática, múltiple invaginaciones endodérmicas + mesénquima.
Ovarios: 10 sdg –> los conductos sexuales primarios (Mueller) entran a la medula –> desaparecen y son sustituidos por estroma vascular que forma –> medula ovárica –> epitelio superficial sigue proliferando –> 3er mes se dividen en grupos de células aisladas –> las células siguen proliferando y rodean cada ovogonia con células llamadas células foliculares –> ovogonia + cel. Foliculares = folículo primario.
Conductos paramesonefricos. (Involución de los conductos de Wolf por falta de testosterona, desarrolan muller por falta del SIM) Porción craneal –> trompas uterinas. Porción caudal à primordio uterino-vagina.
Glándula de skene –> yema ureterales. (Equivalen a la próstata)
Bartholin –> evaginación del seno urogenital.
Vagina –> epitelio del seno urogenital –> la unión de primordio + seno urogenital induce –> tubérculo sinusal –> bulbos sinusales –> placa vagina solida –> rotura de las cel. Centrales à luz.
Genitales externos de la 4-7 sdg son similares en ambos sexos. –> 9 sdg inicia diferenciación –> 12 sdg diferenciación plena.
4 semana –> mesénquima –> Tubérculo genital en membrana cloacal –> a los lados –> Tumefacciones labioesctrotales y urogenitales –> El tubérculo genital se alarga y forma el falo –> El tabique urorrectal se fusiona con la membrana cloacal.
Referencia
- Urología de smith 11ed. Pág. 17-29.
- Embriología Clínica Keith L. Moore 8ed Pág. 244-281.
- Embriología Medica 12ed. Langman pág. 232-25













Excelente resumen y gráficos bien diseñados-