“SI CAMBIAS LA FORMA DE VER AL ESTUDIO DE LA MEDICINA CAMBIARAS SU FORMA DE ENTENDERLA, EN ESE MOMENTO CAMBIARAS LA FORMA DE EXPLORAR SU UNIVERSO” DR VELLER
Este material es realizado por el Dr.Veller.
Como organizaremos este tema tan importante?
1) Definición y conceptos generales
2) Etiología y clasificación
3) Fisiopatología y bases farmacológicas
4) Clínica
5) Diagnóstico
6) Tratamiento y complicaciones
1) DEFINICIÓN Y CONCEPTOS GENERALES
Hagámoslo simple: La hipertensión portal es el aumento patológico de las presiones dentro del sistema porta.
Ahora, que es presión y que entendemos por sistema porta?
Un “sistema porta” es un sistema formado por vasos que se originan en capilares y terminan y capilares. Tenemos dos grandes ejemplos en el cuerpo: el sistema porta hipotálamo-hipofisario y el sistema porta hepático. En este capítulo hablaremos obviamente del segundo ejemplo.
Recordemos que “presión” es la fuerza generada por el contenido sobre las paredes su continente, o sea, es la fuerza generada por la “sangre” (contenido) sobre las paredes del sistema venoso portal (continente). Esta presión genera un estrés, y este estrés se va manifestar de diferentes formas como veremos más adelante.
Como conceptos importantes tengamos en cuenta: si el sistema porta se ubica entre dos lechos capilares, para acceder a él y medir sus presiones necesitamos de métodos invasivos, cruentos. Por ejemplo cateterismo, punciones venosas transhepaticas, y otros métodos que traen riesgos como podrán imaginarse, y no se lo utiliza de manera rutinaria en la práctica.
En la práctica el diagnóstico de hipertensión portal es clínico, y se basa en la presencia de un paciente con factores de riesgo (por ejemplo un paciente alcohólico con cirrosis) mas “síndrome de hipertensión portal”, que sabemos que se caracteriza por la triada “ascitis, esplenomegalia y circulación colateral”. Si tenemos enfrente a un paciente con estas características, no son necesario exámenes complementarios para diagnosticar la hipertensión portal. Es importante saber que no siempre se cumplen estos tres signos clínicos, pudiendo faltar la ascitis en algunos casos y pueden haber otros signos y síntomas además de estos (más detalles en la parte de fisiopatología y clínica).
Si tenemos un paciente que dudamos si tiene o no hipertensión portal, podemos utilizar métodos invasivos hemodinámicos para determinar el aumento de las presiones (ver diagnóstico).
2) ETIOLOGÍA Y CLASIFICACIÓN:
Empecemos diciendo que las causas más frecuente de hipertensión portal en el mundo son Cirrosis y Esquistosomiasis.
La hipertensión portal se clasifica en: Según su etiología: Cirrótica – No cirrótica (o sea, otras causas que no son cirrosis) A su vez, se la clasifica según la localización de la etiología en:
Pre-hepática
Hepática
Post-hepática
HTP Prehepática: También llamada “no parenquimatosa”, ya que la noxa afecta al sistema portal antes de su entrada al hígado. Corresponde al 10-20% de los casos. Acá los sinusoides hepáticos están respetados! Debido a esto, la ascitis es muy rara en este tipo de hipertensión portal, encontramos esplenomegalia y circulación colateral, pero generalmente NO ascitis (ver fisiopatología).
Entiendan las causas NO LAS MEMORICEN! CONOCIMIENTOS DURADEROS SON RESULTADO DE CONCEPTOS CLAROS!
Para que haya hipertensión portal debe haber o un aumento de la resistencia a la circulación sanguínea, o un aumento en la cantidad y velocidad de flujo que choca contra las paredes venosas. Se representa de esta forma: PP= R x Q (presión portal ‘PP’ es igual a la resistencia ‘R’ por el flujo ‘Q’). O sea, si tenemos un vaso y lo obstruimos es obvio que aumenta la presión dentro de él. Por otro lado, si aumentamos la cantidad de sangre que llega y choca contra las paredes venosas la presión también va aumentar.
Entonces veamos las causas de HTP prehepática: por aumento de la resistencia tenemos principalmente trombosis de la vena porta: se forma un trombo y obstruye el paso de sangre dentro de la porta. Esta es la principal causa en adultos!. Existen otras casusas como compresión de la porta por neoplasias, cavernoma de la porta, atresia, hipoplasia, etc. También existen causas por aumento del flujo, sin que haya necesariamente una obstrucción: fistulas arteriovenosas asplácnicas, esplenomegalia masiva por linfomas o enfermedad de Gaucher, etc. En estos últimos casos es tanta la sangre que le llega al sistema porta, que termina generando aumento de las presiones.
Nota: existe un concepto llamado “hipertensión portal segmentaria”; se suele preguntar mucho: Ocurre cuando se obstruye la vena esplénica (parte del sistema porta) por ejemplo por trombosis. Se la llama segmentaria porque afecta solamente ese segmento del árbol portal.
HTP Hepática: es el tipo más frecuente (70- 80% de los casos). Acá SI encontramos ascitis, también esplenomegalia y circulación colateral. En este tipo de hipertensión portal se afecta el sistema porta debido a una noxa que está dentro del hígado. A su vez, según donde esté ubicada principalmente la noxa la subdividimos en:
A) Pre-sinusoidal: desde la entrada al hígado, hasta antes del origen de los sinusoides hepáticos. Ejemplos son la esquistosomiasis, tuberculosis, sarcoidosis, neoplasias, poliquistosis hepática, etc. Todas estas causas distorsionan la arquitectura vascular, haciendo que aumente la resistencia vascular y se genere HTP.
B) Sinusoidal: Es el tipo más frecuente. En este caso el daño está localizado en los sinusoides hepáticos. Tenemos como ejemplo a la esquistosomiasis nuevamente, la amiloidosis, el hígado graso agudo del embarazo, etc.
C) Post-sinusoidal: Acá la afección está después de los sinusoides, o sea, desde la vena central hacia distal. Ejemplos son enfermedad veno oclusiva, sarcoidosis, hipervitaminosis A.
Nota: como han notado no incluí a la cirrosis en esas causas, porque las clasificaciones internacionales están escritas de esa forma, pero es obvio que la cirrosis es una causa HEPATICA de hipertensión portal que afecta principalmente a los sinusoides hepáticos, pero también pueden afectar tanto a la zona pre como post sinusoidal. O sea, dicho de otra forma: si desean ubicar a la cirrosis dentro de esa clasificación lo cual NO ESTA MAL desde el punto de vista fisiopatológico, se ubicaría principalmente como “hepática sinusoidal”, pero también en pre y post sinusoidal ya que afecta a todo el hígado de manera difusa.
HTP Post-hepática: en este caso, la noxa que está provocando hipertensión portal se ubica fuera del hígado, después de la salida de las venas hepáticas. Tenemos dos grandes ejemplos: el síndrome de Budd Chari (trombosis de las venas suprahepáticas, generalmente en la desembocadura en la vena cava inferior) y las patologías cardiacas que cursan con restricción al llenado diastólico (pericarditis constrictiva y miocardiopatía restrictiva). En este caso hay ascitis, esplenomegalia y circulación colateral. En estos casos hay una obstrucción en el sistema venoso después del hígado que provoca aumento de las presiones por impedimento del paso de sangre.
Consejo: Cuando tengas una lista de de patologías para recordar, no te las aprendas de memoria… trata de entenderlas y razonarlas. Si todavía no conoces alguna de ellas, trata de acordarte las que conoces para los exámenes, y las otras tene paciencia que ya las vas a estudiar. Si aprendiste bien este tema y te sobro tiempo, elegí algunas de las patologías de la lista y trata de leerlas solamente para entender porque producen hipertensión portal. Ahora concéntrate en aprender cómo se clasifica a la HTP.
3) FISIOPATOLOGÍA
La podemos resumir de la siguiente manera: PP= R x Q (presión portal ‘PP’ es igual a la resistencia ‘R’ por el flujo ‘Q’). Esto quiere decir que la presión portal va a aumentar tanto si aumenta la resistencia al pasaje de sangre como el flujo sanguíneo en el sistema portal. Lo que ocurre es lo siguiente:
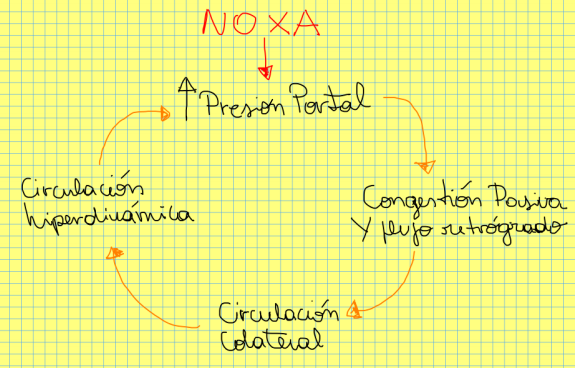
Una noxa (cualquiera) produce hipertensión portal, esto a su vez genera congestión pasiva y flujo retrogrado, lo cual genera apertura de la circulación colateral, esto a su vez genera un estado de circulación hiperdinamica que termina perpetuando y empeorando la hipertensión portal.
En el caso de la hipertensión portal prehepática y poshepática entender la fisiopatología es muy simple: generalmente una obstrucción del sistema portal ya sea antes o después del hígado “bloquea” el flujo sanguíneo, generando un aumento de sus presiones, lo cual lleva a las diferentes manifestaciones clínicas.
Recordar dos cosas con respecto a la prehepática:
1) No siempre es por una obstrucción, recuerden que un aumento excesivo del flujo también la puede provocar.
2) generalmente NO genera ascitis (ver más adelante)
Ahora, entendamos la fisiopatología de las cirrosis que es la causa MAS FRECUENTE de hipertensión portal! (el resto de las patologías van más allá de los objetivos de este resumen)
La cirrosis la definimos HISTOPATOLOGICAMENTE como la presencia en hígado de necrosis, fibrosis y nódulos de regeneración.
Tener cirrosis implica dos grandes problemas:
1) disminución de la “masa” hepatocelular funcionante, lo cual lleva a “insuficiencia hepática” (tema de otro capítulo)
2) Alteraciones del flujo portal con hipertensión portal, de lo cual hablaremos ahora.
Antes de estudiar esto, te aconsejo ver los videos de introducción a hepatología parte 1 y 2 para entender algunos conceptos básicos importantes
Si ya tienes claro los conceptos básicos de hepatología, vamos a repasar la fisiopatología de la hipertensión portal en la cirrosis:
El insulto crónico del hígado, ya sea por alcohol, virus de la hepatitis C o B, hemocromatosis, enfermedad de Wilson, o cualquier otra causa de cirrosis genera ciclos de necrosis, inflamación y reparación hepática. Cuando estos insultos son lo suficientemente importantes (generalmente después de décadas de ciclos de necrosis, inflamación, reparación) las citoquinas inflamatorias “activan” a las células de Ito (actualmente llamadas células estrelladas) que se encuentran en el espacio de Disse. En estado inactivo estas células almacenan vitamina A, pero ahora que se “activaron” pasan a transformarse en células que producen y depositan colágeno, y también adquieren propiedades contráctiles (ver figura 1). El problema es que como estas células se ubican en los espacios de Disse, producen y depocitan colágeno en este espacio, “tapando” las fenestraciones de los sinusoides hepáticos. Esto provoca que el plasma proveniente de los sinusoides ya no pueden pasar por las fenestraciones, lo que provoca aumento de la resistencia vascular y aumento de las presiones intrasinusoidales. Esto, sumado a los nódulos de regeneración debida a la cirrosis (que son las estructuras en forma de nódulos formados por fibrosis con hepatocitos en el medio) genera alteración estructural, distorsión vascular y agrava más todavía la hipertensión portal. En este momento a la sangre “le cuesta mucho” salir del hígado, y se produce una congestión pasiva con flujo retrogrado. El estrés generado en las paredes de las venas debido al aumento de las presiones provoca estiramiento vascular, y ésto es el estímulo para la liberación de Óxido Nítrico (NO), una sustancia “vasodilatadora”. El óxido nítrico se encarga ahora de provocar vasodilatación, inicialmente en las zonas de anastomosis porto-cava. O sea, dicho de otra forma, la sangre ya no puede pasar por el hígado para llegar al corazón, entonces debe seguir caminos “alternativos” que son estas anastomosis. El problema es que la sangre DEBE pasar por el hígado para desintoxicarse (la vena porta trae sangre de todo el sistema asplácnico, con materiales como glucagón del páncreas, y toxinas bacterianas del intestino)
FIGURA 1: los ciclos repetidos de necrosis, inflamación, reparación provocados por una noxa (alcohol por ejemplo) terminan “activando” a las células estrelladas y estas comienzan a depositar colágeno en los espacio de Disse, tapando las fenestraciones. Este es el primer paso en la fisiopatología de la HTP.
Cuál es la importancia de ésto? Bueno, el glucagón proveniente del páncreas debería pasar por el hígado para metabolizarse, en este caso no lo hace y pasa a la sangre “saltando” al hígado. En la circulación sistémica el glucagón provoca vasodilatación arterial y venosa. Por otro lado, el edema y congestión de las paredes intestinales provoca disfunción de los enterocitos, provocando translocación tanto de bacterias como de sus productos tóxicos. Estos pasan a la circulacion sistémica sin pasar por el hígado, generando inicialmente más liberación de óxido nítrico emperorando la vasodilatación. En algunos casos graves esto provoca la famosa complicación de la hipertensión portal “peritonitis bacteriana espontanea” (tema de otro capítulo).
Cuál es la importancia de la vasodilatación en la fisiopatología de la HTP? Bueno, es esto justamente lo que perpetua y agrava la hipertensión portal, y es acá donde actual la mayoría de los fármacos que utilizaremos.
El estado de vasodilatación generalizada provoca disminución de la “volemia arterial efectiva” haciendo disminuir la “tensión arterial media”.
Recordemos estos conceptos: la volemia arterial efectiva es la volemia (la cantidad de sangre) que ejerce presión sobre las paredes de las arterias, manteniendo la tensión arterial media en rangos fisiológicos. La tensión arterial media es la tensión necesaria para que haya una adecuada perfusión tisular.
Entonces, este paciente tiene un estado de vasodilatación generalizada, haciendo que el “continente” sea mucho para el “contenido”. O sea, la vasodilatación es tan marcada que la sangre ya “no llena” el árbol vascular, provocando hipotensión arterial y en el peor de los casos muerte por shock “distributivo”. Pero antes de que el paciente fallezca, los baroreceptores aórticos y carotideos censan esta hipotensión, provocando liberación de noradrenalina y adrenalina. Estas sustancias actúan sobre los receptores B1 del corazón provocando aumento de la fuerza y frecuencia de contracción, aumentando el gasto cardiaco en un intento para normalizar la tensión arterial media y mejorar la perfusión tisular.
Por otro lado la hipoperfusión renal provoca activación del eje renina-Ag-aldosterona, provocando vasoconstricción de la arteriola eferente renal, y aumento de la reabsorción de sodio. También hay liberación de ADH del sistema nervioso central debido a la hipotensión arterial (un estímulo “no osmótico” para su liberación). Esto genera principalmente retención de “agua libre” y lleva a “hiponatremia dilucional”, o sea, el sodio intravascular se diluye debido al exceso de reabsorción de agua por la ADH (recordar esto para el laboratorio y la clínica del paciente).
Cuál es el resultado de todo esto? El resultado es un paciente con un estado de circulación hiperdinamico, ya que la vasodilatación generalizada se acompaña de aumento del gasto cardiaco. Esto genera un aumento del flujo en el sistema porta empeorando así la hipertensión portal (recuerden la presión portal aumenta cuando el flujo portal es excesivo). O sea, le está llegando mucha más sangre a un sistema porta obstruido! Esto genera a su vez mas hipertensión portal, y a su vez mas circulación hiperdinamica creándose un círculo vicioso.
Veamos que le ocurre a los diferentes órganos y sistemas:
Hígado: como dijimos anteriormente acá tenemos un empeoramiento de la hipertensión portal. El endotelio hepático está enfermo. No se dilata ante la presencia de óxido nítrico. El exceso de sangre que le llega al hígado genera un exceso de flujo en sus linfáticos. A su vez, el exceso de flujo linfático provoca extravasación linfática hacia el peritoneo, generando ASCITIS! (esta es la teoría aceptada del origen del líquido ascítico en la hipertensión portal, pero aun esto NO ESTA DEL TODO CLARO). Esto explicaría porque en la hipertensión portal prehepática no hay ascitis, ya que los sinusoides están respetados.
Bazo: La congestión pasiva genera ESPLENOMEGALIA.
Circulación colateral: como dijimos anteriormente, el óxido nítrico y demás sustancias abren los lechos vasculares donde hay anastomosis porto-cava. En ombligo se manifiesta como vasos en forma de cabeza de medusa, en esófago se manifiesta como varices esofágicas, en el plexo hemorroidal se manifiesta como hemorroides. El aumento de la luz de estas venas se acompaña de afinamiento de sus paredes. O sea, tenemos venas varicosas con paredes débiles. Que puede ocurrir? Ruptura! Sobre todo del plexo venoso esofágico.
ASCITIS, ESPLENOMEGALIA MÁS CIRCULACIÓN COLATERAL = SINDROME DE HIPERTENSIÓN PORTAL
Intestino: la congestión provoca edema, aumento de la permeabilidad entre los enterocitos como ya fue discutido. En intestino hay sobrecrecimiento bacteriano pudiendo llevar al paciente a diarrea, malabsorción, etc. (ver después en clínica). Se produce translocación bacteriana y de productos tóxicos como ya fue comentado.
Riñón: como ya fue discutido también, la hipoperfusión genera activación del eje RAA. Inicialmente esto intenta aumentar la tensión arterial media. Cuando el cuadro clínico es muy grave, la hipoperfusión renal es tan severa que el flujo sanguíneo renal disminuye por debajo de su capacidad para mantener un adecuado filtrado glomerular. En este momento el paciente desarrolla el famoso “síndrome hepatorenal”, con falla renal funcional.
Corazón: en un intento por mantener la tensión arterial media adecuada ocurre aumento excesivo del gasto cardiaco. Cuando el cuadro se pone muy grave el corazón no puede mantener más una adecuada perfusión tisular pese al aumento del gasto cardiaco. En este momento se produce “insuficiencia cardiaca de alto gasto”
Pulmones: La vasodilatación también lo afecta. En la periferia del pulmón se abren lechos vasculares y conexiones arteriovenosas que estaban normalmente cerradas. Esto hace que la sangre pase de la arteria pulmonar (rica en CO2) directamente hacia las venas pulmonares, sin oxigenarse. En este momento el paciente presenta el “síndrome hepato-pulmonar”. Aparecen los típicos signos clínicos “platipnea y ortodesoxia” muy preguntado en los exámenes! (veremos esto con más detalles en la parte de complicaciones).
Cerebro: la sangre “sucia” que gana acceso a la circulación sistémica sin “limpiarse” en el hígado, sumado a la vasodilatación cerebral genera edema cerebral, encefalopatía y otras complicaciones que veremos más adelante.
ES IMPORTANTÍSIMO DARSE CUENTA QUE SI UN PACIENTE CON HIPERTENSIÓN PORTAL DESARROLLA “CONFUSIÓN AGUDA” ESTAMOS DELANTE DE UN CUADRO DE SÍNDROME CONFUSIONAL AGUDO, PROVOCADO PROBABLEMENTE POR EMPEORAMIENTO DE LA HIPERTENSIÓN PORTAL, ENTRE MUCHAS OTRAS CAUSAS QUE DISCUTIREMOS MAS ADELANTE.
Medio interno: el estado de vasodilatación generalizada, sumado a la falla progresiva cardiaca y renal terminan provocando “shock distributivo”, con acidosis metabólica progresiva, empeoramiento de la función miocárdica, mas shock, más acidosis y finalmente la muerte del paciente por parada cardiorrespiratoria.
Hasta acá es la fisiopatología básica de la hipertensión portal, importantísima para entender las bases farmacológicas. Por ejemplo, el “propanolol” que se utiliza para tratar la HTP actúa bloqueando los receptores B1 cardiacos disminuyendo el gasto cardiaco, y sobre los B2 vasculares disminuyendo la vasodilatación del lecho esplácnico. Esto genera disminución del estado de circulación hiperdinámica y por lo tanto disminuye la presión portal.
Por otro lado la Terlipresina, análoga de la vasopresina provoca vasoconstricción directa del lecho vascular también reduciendo la circulación hiperdinámica. O sea, los fármacos actúan “cortando” el circulo vicioso.
BIBLIOGRAFIA UTILIZADA:
-Hepatology Principles and Practice 2nd edition
-2015-Harrison’s Principles of Internal Medicine-19th Edition
-Robbins Basic Pathology (9th Edition)
-http://www.uptodate.com/…/pathogenesis-of-ascites-in-patien…
-http://www.revistacentromedico.org/ediciones/1966/23/?i=art3
-UpToDate: Portal hypertension in adults
Este articulo fue realizado por el Dr. Veller