Hablar de trauma resulta esencial para la preparación médica. Cada día hay más cursos y capacitaciones para atención de urgencias médicas.
En este caso en particular quiero hablar de la respuesta metabólica al trauma.
Es muy importante saber que pasa dentro de nuestro paciente cuando lo estamos atendiendo. Un hemotórax no es solo la ocupación por sangre del espacio pleural y la necesidad de un tubo torácico sino representa una hipovolemia severa. Una hipovolemia severa no es únicamente la necesidad de restaurar líquidos en nuestro paciente, sino que se acompaña de un enorme sistema de retroalimentación del cuerpo.
Nuestro organismo hace de todo para minimizar los daños en estas circunstancias.
Es importante conocer esto dado que la atención al paciente no termina en el tratamiento definitivo del daño, pues también involucra regresar al organismo a la homeostasis después de todos los desequilibrios que sufrió tratando de mantenerse vivo.
A través de este pequeño artículo vamos a ir recordando conceptos muy básicos de anatomía, biología celular, fisiología y vamos a tratar de entender desde el punto de vista molecular, hormonal y metabólico que pasa en un paciente traumatizado a nivel celular.
Empezamos por recordar el concepto de trauma como un daño físico al organismo causado por diversas condiciones y causante de complicaciones.
Sin embargo hay un concepto de trauma a nivel celular. A mi me gusta definir esto como una condición celular donde se requiere mayor cantidad de energía de la que se está logrando producir.
Esta definición se apega mucho a lo que pasa en nuestro organismo durante una situación de este tipo. Vamos a poner un ejemplo, vamos a puntualizar en relación al ABC de la atención de urgencias. A: si no hay una vía aérea que permita la entrada de oxígeno, no habrá oxígeno y recordarán que la producción de energía a nivel celular depende completamente de los ciclos metabólicos almacenados en las mitocondrias y dependientes de oxígeno; lo conocido como metabolismo aerobio.
La B de respiración responde al mismo mecanismo donde si los pulmones o alguno no hacen el apropiado intercambio alveolar de gases, resulta en la misma falta de oxígeno.
El C de circulación nos sugiere un paciente hipovolémico. Esta alteración de su hemodinamia limita la cantidad de plasma circulante y por lo tanto disminuye la cantidad de nutrientes. Evidentemente sin glucosa (principalmente) llegando a las células, no hay una generación normal de energía.
Entendiendo esto, entendemos el objetivo central de la respuesta metabólica al trauma: la generación de energía. Este objetivo central va a trabajar principalmente inhibiendo el anabolismo y estimulando a toda costa el catabolismo.
Respuesta hormonal.
La respuesta hormonal al trauma es la liberación de hormonas que responden al estímulo traumático. Recordemos que la función de estas hormonas será facilitar la generación de energía y distribuir el uso de energía dándole prioridad a órganos vitales.
Insulina.
La insulina todos la relacionamos inmediatamente como la encargada de transportar glucosa a la célula. Si nos quedamos ahí suena muy conveniente transportar glucosa para producir energía.
Sin embargo recordemos dos circunstancias esenciales en esto:
- La insulina tiene muchos más mensajes que el transporte de la glucosa, tiene más mensajes de otro tipo que de transporte de glucosa y son mensajes de tipo anabólicos. La insulina es la hormona anabólica por excelencia y recordamos que el anabolismo es lo que el organismo quiere evitar en este caso.
- El organismo tiene limitado sus fuentes de energía, lucha para generar más y por supuesto no busca mantener vivos todos los tejidos por igual. El organismo en estas circunstancias da prioridad a órganos vitales y principalmente al corazón, cerebro y riñones.
Por lo tanto lo que ocurre en este sentido es una resistencia periférica a la insulina. Esta resistencia a la insulina ocurre en tejidos, hepático, muscular y adiposo y es un mecanismo esencial para mantener y mejorar la producción de energía y la volemia.
Esta resistencia periférica induce la gluconeogénesis en las estructuras que al no permitir que la insulina actúe, se quedan sin glucosa y así se induce la necesidad bioquímica de formar más. Este mecanismo ocurre en los músculos y permite que por medio de la degradación de las proteínas propias del músculo e interconversión de aminoácidos a sustratos de gluconeogénesis y así los músculos generan su propia glucosa.
Más efectivo aún es el caso del hígado ya que como recordarán, tiene la capacidad de liberar las moléculas de glucosa resultantes de la glucogenólisis y gluconeogénesis al torrente sanguíneo.
Este mecanismo de gluconeogénesis ocurre sólo después de que el hígado y los músculos agotaron las fuentes de glucosa almacenadas en el glucógeno (glucogenólisis).
En el caso de insulina es importante recalcar que el mecanismo de retroalimentación no es la liberación de insulina, sino la resistencia periférica a esta. La liberación de insulina es un proceso basal y a la vez inducido por la hiperglucemia. Por este motivo las células B-pancreáticas, en hiperglucemia, no pueden dejar de liberar insulina y el mecanismo es la resistencia a ella en los tejidos que platicamos antes.
Hormona del crecimiento.
Vamos ahora a hablar de la liberación de hormona del crecimiento. Para esto sugiero que no veamos todos estos mecanismos de una forma plana y sistematizada, sino que cada uno responde a una circunstancia diferente.
Comentamos de la resistencia periférica a la insulina y dije que en condiciones hiperglucémicas era inevitable su liberación, sin embargo vamos a entrar en una evidente hipoglucemia. Esto ocurre ya que el trauma es un proceso de deterioro paulatino y vamos a ver fases y picos distintos.
Por lo tanto, conforme empieza el desgaste empieza a bajar la glucemia y eso estimula que el hipotálamo libere hormona liberadora de hormona del crecimiento. ¿Por qué el hipotálamo? Recordamos que el hipotálamo tiene unos sensores denominados osmoreceptores que pueden reconocer la osmolaridad plasmática.
Esta liberación, actúa de forma parácrina en la adenohipófisis que a su vez liberara hormona del crecimiento.
La hormona del crecimiento va a tener efectos deseados en estos momentos. La hormona del crecimiento reduce el consumo hepático de glucosa y esto induce la gluconeogénesis hepática así que habrá, nuevamente, mayor producción de glucosa.
Por otro lado y aún más importante, estimula la lipólisis. Por lo tanto empezará a haber una fuente de ácidos grasos libres que empezarán a generar energía con su propia oxidación.
Catecolaminas.
Las catecolaminas son hormonas y neurotransmisores. Sus mecanismos son muy complejos ya que tienen síntesis y liberación tanto en las glándulas adrenales como en terminaciones nerviosas.
Lo que tenemos que saber de manera básica, es que activan los receptores adrenérgicos y dopamenérgicos de células de diferentes sistemas. Dependiendo de cada célula es efecto de las catecolaminas.
De manera general y útil para el trauma causa:
- Vasoconstricción arterial: este mecanismo trata de contrarrestar la baja hemodinamia. La presión arterial baja súbitamente por la baja en el volumen sanguíneo y como respuesta se genera esta vasoconstricción.
- Taquicardia: aumenta la frecuencia cardiaca como mecanismo del cuerpo para abordar la hipoperfusión tisular secundaria a la misma hipovolemia.
- Disminuye la actividad y contracción de músculo liso como fuente de ahorro de energía. Disminuye la actividad del músculo y esfínteres del tracto gastroentérico con el fin de perfundir prioritariamente a otros tejidos.
- Renina: estimula la liberación de la enzima renina (más adelante hablaremos de este sistema).
Cortisol.
Es otra hormona que es liberada en situaciones de estrés metabólico donde se requiere energía y es gobernada de la misma forma por los osmoreceptores del hipotálamo que inician el eje endócrino hipotálamo-hipófisis-glándulas adrenales.
Va a actuar estimulando, nuevamente, la gluconeogénesis y ayudando al metabolismo de grasas, proteínas y carbohidratos.
Eje renina-angiotensina aldosterona.
El principal objetivo de este sistema es ayudar a mantener la volemia.
El sistema es regulado principalmente por los mecanismos de regulación de liberación de la primer enzima: renina.
La liberación de renina responde a los baroreceptores de las arteriolas en primer lugar. Cuando los baroreceptores detectan la hipovolemia, disminuyen en general los efectos parasimpáticos y aumentan los simpáticos.
Por otro lado la hipoperfusión renal es otro factor de liberación de renina en las células yuxtaglomerulares de los riñones.
La actividad de las catecolaminas, finalmente, es un activo factor estimulador de la liberación de renina.
La renina es liberada al torrente sanguíneo donde se actúa sobre una globulina (proteína plasmática) denominada angiotensinogeno y esta actividad resulta en la angiotensina I.
El endotelio de los vasos pulmonares libera una enzima denominada enzima convertidora de angiotensina (ECA) que realiza cambios bioquímicos en la angiotensina I para hacerla angiotensina II.
La angiotensina II propiamente ocasiona una resistencia periférica en las arteriolas. Esta vasoconstricción periférica va a ayudar inicialmente a aumentar la tensión arterial.
La angiotensina II va a estimular la secreción de dos hormonas. En primer lugar la hormona antidiurética (ADH) que estimula la reabsorción de agua en los riñones. Esto hace que no disminuya aún más la volemia.
Por otro lado estimula la liberación adrenal de aldosterona. La aldosterona actúa también a nivel de las nefronas, aumentando la reabsorción de sodio y excreción de potasio. Al ser el Na+ principal catión extracelular, el aumento de su reabsorción favorece el movimiento del agua desde la célula hacia el medio extracelular (intersticio y plasma). Esto ayuda a aumentar la volemia.
Consumo de proteínas musculares.
Es importante destacar que la gluconeogénesis que tanto hablamos, estimulada por diversas vías endócrinas, está alimentada por aminoácidos (principalmente arginina y glutamina) obtenidos de la degradación de las proteínas musculares del organismo (músculo estriado).
Esta degradación proteica tiene un pico, que después disminuye ya que los extractos obtenidos de gluconeogénesis saturan el ciclo de Krebs y empieza a haber un metabolismo alternativo denominado cetogénesis. Los cuerpos cetónicos son moléculas que en ese momento sirven porque son de las pocas que difunden a través de la barrera hematoencefálica y alimentan al cerebro, sin embargo tienen la capacidad de llevar a una acidosis cetogénica o cetoacidosis después de la exposición prolongada a estos.
Lo anterior es lo más básico que ocurre a nivel endócrino y metabólico en el organismo de un paciente traumatizado.
De todo lo anterior me quedo con lo siguiente: la respuesta del metabolismo a situaciones traumática se basa en los mecanismos de retroalimentación que buscan generar más energía y distribuirla a los órganos vitales para mantener con vida al organismo.
Agradezco quienes llegaron hasta aquí en la lectura y espero comentarios y retroalimentación.
Glosario de conceptos.
Acidosis cetogénica: la acidosis es un trastorno de el equilibrio hidroeléctrico de la sangre donde se disminuye el pH por debajo del valor normal de 7.35, y en este caso ocurre por la presencia de cuerpos cetónicos resultantes del metabolismo de ácidos grasos por medio de cetogénesis.
Anabolismo: se le denomina anabolismo a todos los procesos metabólicos y bioquímicos que consisten en formar una molécula compleja a partir de varias más simples y con un gasto de energía de por medio. Un ejemplo de esto es la formación de glucógeno a partir de moléculas simples de glucosa.
Baroreceptores: los baroreceptores son, físicamente, terminaciones nerviosas. La función de estas terminaciones nerviosas es capturar la distensión de las arterias. Se encuentran principalmente en la carótida interna y en el cayado de la aorta. Cuando la presión arterial aumenta los baroreceptores son estimulados e inician una respuesta parasimpática (a través del nervio vago) que provoca vasodilatación y bradicardia. Cuando no hay un estímulo a estos, ocurre lo contrario.
Barrera hematoencefálica: es el nombre asignado al sistema de células que comunican los vasos sanguíneos. Estas células (principalmente de la neuroglia) son células nerviosas que tienen prolongaciones hacia los vasos sanguíneos y se encargan de difundir moléculas hacia las neuronas, de manera selectiva.
Catabolismo: son todos los procesos contrarios a los anabólicos. Son procesos metabólicos que degradan una molécula compleja para obtener varias moléculas más simples. Este proceso por si solo genera energía.
Catión: es un ion positivo. Los iones son átomos de un elemento con una carga específica que responde a haber ganado o perdido electrones. Funcionan en el organismo para mantener un estado equilibrado de agua en los compartimentos y para la conducción eléctrica en células excitables.
Cetogénesis: es una vía metabólica alternativa para los acetil-CoA cuando el ciclo de ácido tricarboxílico se satura. Genera cuerpos cetónicos.
Ciclo de Krebs: es la vía metabólica productora de energía por excelencia. Recibe sustratos a partir de glucosa (piruvato), ácidos grasos y aminoácidos. Su función es la oxidación de estas moléculas para obtener energía. También es el encargado de los deshechos metabólicos en forma de CO2. Este metabolismo ocurre en la mitocondria, donde hay oxígeno que capta electrones y actúa como agente oxidativo.
Eje endócrino: eje endócrino es el nombre que recibe la secuencia de liberación de hormonas estimulada por otra hormona. El ejemplo más común es el eje hipotálamo-hipófisis-ovarios donde el hipotálamo libera hormona liberadora de gonadotropinas que estimula a la hipófisis a liberar hormona folículo estimulante y luteinizante que estimulan en los ovarios la liberación de estrógenos y progesterona.
Glucemia: cantidad de glucosa en sangre.
Glucogenólisis: es el nombre que recibe el proceso metabólico de degradación del glucógeno (polímero de moles de glucosa) para obtener glucosa libre.
Gluconeogénesis: Es la vía metabólica encargada de generar sustratos para la glucólisis, a partir de moléculas que no son carbohidratos.
Perfusión: es el proceso donde se irriga de sangre todos los tejidos del cuerpo, a través del sistema cardiovascular por medio de los capilares.
Mecanismo de retroalimentación: un mecanismo de retroalimentación es la integración de procesos y sistemas orgánicos, neurológicos, endócrinos y metabólicos con el fin de revertir alguna condición en el organismo.
Osmolaridad plasmática:
Parácrina: la comunicación endócrina parácrina es el proceso donde una hormona es liberada por la célula que la sintetizó y la célula blanco es reconocida en un tejido adyacente. El ejemplo más claro es la comunicación hipotálamo-hipófisis.
Proteína plasmática: son proteínas, con diferentes funciones, que permanecen en el torrente sanguíneo. Son sintetizadas por el hígado. Son las globulinas, la albúmina y el fibrinógeno.
Volemia: cantidad de sangre total circulando en el organismo.






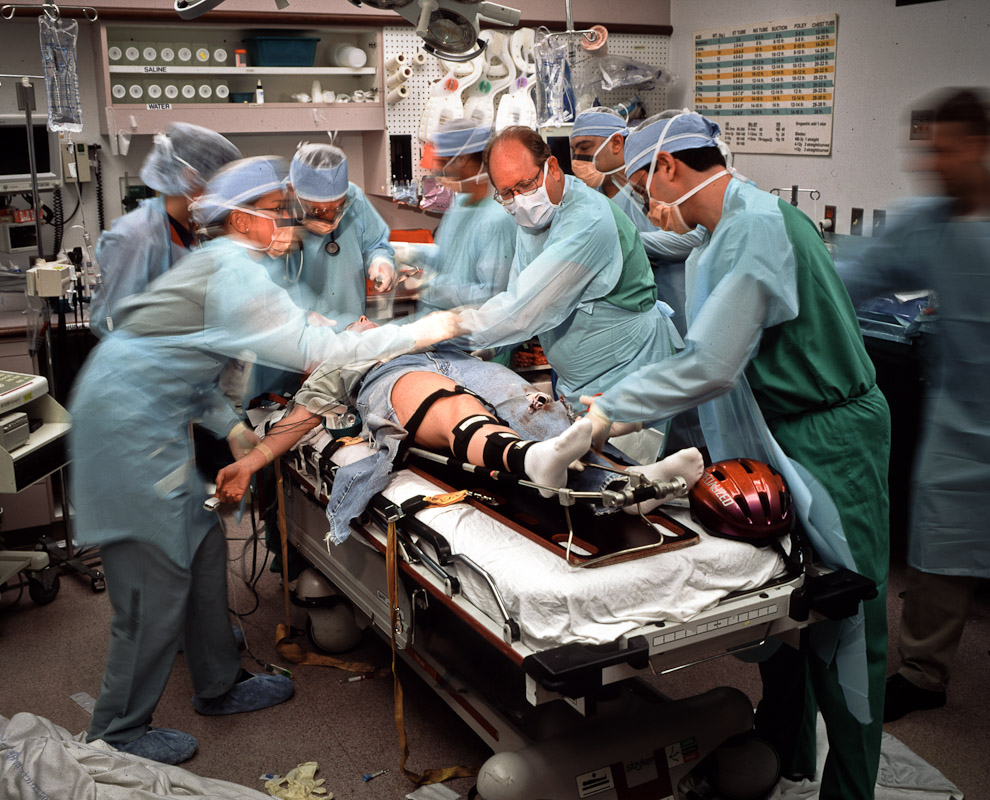
Son sorprendentes la cantidad de cosas a tomar en cuenta con un paciente en tal situación, sin duda alguna nuestro sistema endocrino juega un papel indispensable para el mantenimiento de la homeostasis en todo momento.
Saludos.